Chronische pijn na hersenletsel
Inleiding
Chronische pijn bij en na hersenletsel komt veel voor. Dat gaat niet alleen om hoofdpijn, maar ook om pijn door het hele lichaam. Chronische pijn betekent voortdurende pijn.
Pijn voelt iemand door prikkeling van de gevoelszenuwen (sensorische zenuwen) in het lichaam. De pijn wordt pas ervaren als het signaal in de hersenen 'vertaald' wordt naar pijn. Pijnreceptoren worden nociceptoren genoemd. Pijn kan ook ontstaan ín de hersenen of zenuwstelsel zelf, door een beschadiging. Dan kan iemand ook pijn ervaren in het lichaam. De 'pijn' die iemand ervaart door emoties als afwijzing, verdriet of haat worden door dezelfde hersengebieden geregistreerd als bij fysieke pijn. Meer info over hersengebieden en pijn achter deze link.
We bespreken op deze pagina de meeste pijnsyndromen die voor kunnen komen na hersenletsel. Als er een link staat verwijzen naar meer informatie óf op deze pagina óf op deze website.
Na een beroerte / CVA bijvoorbeeld heeft ongeveer de helft van de getroffenen chronische pijn. Ongeveer 70% van deze mensen heeft dagelijks pijn. Er zijn specifieke pijnsyndromen bekend na een beroerte. Die bespreken we op deze pagina.
Na traumatisch hersenletsel heeft meer dan de helft van de mensen chronische pijnklachten. Bij de mensen met traumatisch hersenletsel is hoofdpijn de meest genoemde klacht. Gevolgd door pijnklachten van nek, schouder, rug, armen en benen. Chronische neuropathische pijn wordt ook veel genoemd.
Hoofdpijnklachten en prikkelbaarheid zijn vaak signalen dat de belastbaarheid wordt overschreden.
Hoofdpijn kan overigens door elke vorm van hersenletsel veroorzaakt worden. Pijn door overbelasting, een andere lichaamshouding en door zintuiglijke overprikkeling wordt ook veel genoemd. Wanneer men wordt geconfronteerd met een overdaad aan zintuiglijke prikkels kan dit bij mensen met hersenletsel leiden tot hoofdpijn en onder meer tot tijdelijke veranderingen in de aansturing van spiergroepen vanuit de hersenzenuwen.* Dat kan verkrampingen geven in spieren en pijn veroorzaken.
Mensen met chronische pijn hebben vaker meer problemen om te functioneren, ook om cognitief te functioneren (denken, onthouden en kennis toepassen). Mensen met pijnklachten zijn ook vaker moe. Zij ervaren een lagere kwaliteit van leven. Mensen met pijnklachten hebben vaker een depressie.
* Onderzoek naar overprikkeling Hoe beïnvloedt overprikkeling het leven van mensen met Niet Aangeboren Hersenletsel. https://www.overprikkeling.com/onderzoek-overprikkeling
De meest voorkomende pijnsyndromen na hersenletsel
Alles staat op ALFABETISCHE VOLGORDE.
Klik op de link van het onderwerp van uw keuze:
- centraal pijnsyndroom na een beroerte/ CVA (post stroke pain)
- syndroom van Déjerine-Roussy ofwel thalamische pijn na letsel in de thalamus (tintelingen, prikkelingen gevoelloosheid, kou)
- centraal pijnsyndroom bij het Wallenberg-syndroom
- trigeminus neuralgie / aangezichtspijn/ zenuwpijn in het gezicht
- complex regionaal pijnsyndroom (CRPS)
- pijn door spasticiteit
- hoofdpijn / pijn in nek
- neuropathische pijn, pijn in beschadigde zenuwbanen doof gevoel, prikkelingen, tintelingen, hevig stekende, schietende of brandende pijn of een 'vriezend' gevoel.
- hyperesthesie / hyperalgesie
Overgevoeligheid voor pijn, teveel pijn voelen door veranderingen van zenuwbanen. Bijvoorbeeld bij het aanraken van de verlamde lichaamshelft.
- hyperesthesie / hyperalgesie
- pijn in botten, spieren en pezen (musculoskeletale pijn):
- schouderpijn
- schoudersubluxatie. Bij een subluxatie van het schoudergewricht schiet de bovenarm gedeeltelijk uit de kom. Dit komt, kort na een beroerte, veel voor. De verzwakte spieren en lage spierspanning (tonus), zorgen voor een geleidelijke overbelasting van het gewrichtskapsel. Vervolgens kan dit leiden tot een onjuiste positie van de kop van de bovenarm (humerus). Daardoor kan de arm uit de kom schieten.
- gespannen spieren van de schoudergordel. pijn tussen schouderbladen
- dwangstand van gewricht of spieren/contracturen. Als iemand zich niet, of moeilijk, kan bewegen door het hersenletsel, dan kunnen gewrichten en spieren erg stijf worden. De spieren verschrompelen en raken daardoor verkort. Zo kan een dwangstand of contractuur ontstaan. Dat is een medische term voor een bewegingsbeperking in het gewricht of in de spieren. Na verloop van tijd kan iemand dan niet meer de spieren goed gebruiken of de arm of vingers strekken.
Een contractuur of dwangstand is erg pijnlijk. Het belemmert het normale functioneren. Voorbeelden: een hand die in een dwangstand van een vuist staat, kan je niet meer gebruiken. Een schouder die vastzit maakt dat aankleden en iets pakken niet meer gaat. - botbreuken ten tijde van het letsel zoals een gebroken nek
- fibromyalgie is een aandoening waarbij men pijn heeft in bindweefsel en spieren. Het gaat hierbij om de onderdelen van het bewegingsapparaat. Een studie met hersenscans heeft uitgewezen dat bij patiënten met fibromyalgie een afwijkende doorbloeding in de hersenen te zien is. Onderzoekers van het universitair medisch centrum in Marseille denken dat fibromyalgie gepaard gaat met een probleem met het verwerken van pijn in de hersenen/ disfunctie van cerebrale pijnverwerking. Er is nog geen bewijs dat hersenletsel een oorzaak is.
- schouderpijn
Pijnsyndromen uitgelicht:
We bespreken enkele pijnsyndromen uit bovenstaand menu.
Centraal pijnsyndroom / Post stroke pain
Post stroke pain is een chronische zenuwpijn na een herseninfarct of hersenbloeding (beroerte / CVA). Het wordt ook wel het centraal pijnsyndroom genoemd of ‘central post stroke pain’ (CPSP). Het is een neuropathisch pijnsyndroom.
Neuropathische pijn kan ook een gevolg zijn van traumatisch hersenletsel. Echter dit specifieke CPSP syndroom is gekoppeld aan een beroerte.
Kenmerkend:
De zenuwpijn (neuropathische pijn/ neuropathie) kan constant of wisselend aanwezig zijn in een klein of groter gebied van het lichaam. Er kunnen ook veranderingen in de gevoelswaarneming zijn zoals een doof gevoel, prikkelingen, tintelingen, hevig stekende, schietende of brandende pijn of een 'vriezend' gevoel.
Ook normale aanrakingen kunnen als pijnlijk ervaren worden, evenals het voelen van druk van kleding of dekbed of zelfs het voelen van kou. Als normale pikkels pijnlijk ervaren worden heet dat 'allodynie' of verhoogde pijngevoeligheid: 'hyperalgesie/ hyperesthesie'. Deze gevoeligheid voor pijn is te wijten aan veranderingen in zenuwbanen.
Veranderingen in het weer of bepaalde bewegingen of activiteiten kunnen de pijn verder verergeren.
Pijn als direct gevolg van het hersenletsel
Na een hersenbloeding of een herseninfarct kunnen langdurige (chronische) pijnklachten optreden, in de andere zijde dan waar het letsel zich bevindt. De medische term voor de andere zijde dan waar het letsel bevindt is contralateraal. Als de beroerte in de linkerhersenhelft plaatsvond, kan de pijn aan de rechterkant in het lichaam voelbaar zijn. En omgekeerd; een beroerte in de rechterhersenhelft kan pijn in de linkerkant van het lichaam geven.
Alleen bij letsel in het verlengde merg treedt de pijn meestal op in dezelfde zijde als het letsel. Dat worden dat ipsilaterale pijnklachten genoemd.
Soms is de pijn al meteen na het hersenletsel aanwezig, soms komt die na een tijdje.
De gevoelszenuwen kunnen aangedaan zijn, maar ook kunnen juist de pijndempende zenuwbanen beschadigd zijn.
Als zenuwbanen en zenuwvezels beschadigd raken kunnen zij ook overgevoelig worden (denervatiegevoeligheid). Zo kan het centraal pijnsyndroom ontstaan.
Behandeling
Het is moeilijk om deze pijn met medicijnen te behandelen, daarom wordt vaak een speciaal revalidatieprogramma aangeraden voor deze pijnklachten.
Medicamenteuze neuropathische pijnbestrijding kan opgedeeld worden in:
- anti-epileptica (medicijnen die oorspronkelijk bedoeld zijn tegen epileptische aanvallen)
- anti-depressiva (medicijnen die ingezet worden bij een depressie
- opiaten
- medicinale cannabis (specifiek: bediol granulaat) Dit is echter heel duur en wordt niet vergoed door de zorgverzekeraar. Iedere apotheek kan het leveren, of de Transvaal apotheek met landelijke service.
Bijwerkingen van medicijnen!
De meeste van deze medicijnen hebben forse bijwerkingen als concentratieproblemen, suffigheid, vervreemd gevoel, gewichtsvermeerdering, droge mond en problemen met uit plassen. Over het algemeen zijn mensen met hersenletsel niet beter af, als ze ook nog suffiger worden of concentratiestoornissen versterkt zien door medicijnen.
Alternatieven voor medicijnen
Soms helpen pijnstillende crèmes als Fenytoine crème en capsaïcine crème/ capsaïcine pleister. Capsaïcine verhindert dat pijn- of gevoelsprikkels worden doorgegeven aan de hersenen. Soms is er de mogelijkheid van diepe hersenstimulatie (deep brain stimulation / DBS). Dan wordt een piepkleine elektrode in de hersenen geplaatst die elektrische signalen naar de celuiteinden stuurt, die pijn waarnemen. Dat zijn de zogenaamde pijnreceptoren of nociceptoren. De waarneming van pijn zal dan kunnen verminderen. Dit helpt niet bij iedereen.
-
Het syndroom van Déjerine-Roussy / Thalamisch pijnsyndroom
Als het centraal pijnsyndroom (dat we hierboven bespraken) optreedt na een hersenbloeding of herseninfarct in de thalamus, dan wordt het het syndroom van Déjerine-Roussy ofwel thalamische pijn.
De thalamus is een belangrijke hersenkern. Er lopen talloze verbindingen van en naar de hersenschors.
De vaak heftige pijn is voelbaar aan de andere kant van het lichaam (contralateraal) dan waar de beroerte plaatsvond, dus in één lichaamshelft. De pijn kan plaatselijk zijn of in een groter gebied voelbaar in de benen, armen, of in het gezicht. Iemand kan ook abnormale gevoelens van warmte of kou ervaren aan diezelfde éne kant van het lichaam.
Opvallend bij het thalamisch pijnsyndroom is, dat iemand in het beginperiode van de beroerte, gevoelloosheid ervaart in dat lichaamsdeel, en na een aantal weken of maanden er gevoel terugkomt. Vooral eerst een tintelend gevoel.
Als de gevoelloosheid of tintelingen verdwijnen, blijft vaak een brandende pijn, tintelend gevoel of een schietende pijn over. Soms verandert de pijn gedurende de dag. De pijn kan ook in episodes voorkomen.
Deze gevoelssensaties kunnen intense overprikkeling tot gevolg hebben!!
Het syndroom kenmerkt zich door twee vormen:
allodynie waarbij geringste aanrakingen of druk (bijvoorbeeld van een sok of een laken) pijn veroorzaken
dysesthesie waarbij de neuropathische pijn kan een combinatie kan zijn van jeuk, tintelingen of brandend gevoel.
Het is opvallend dat de plek in de thalamus bepalend kan zijn voor het type allodynie:
- de pijn door kou /koudeallodynie wordt vaker veroorzaakt door letsel in de dorsale letsels in de thalamus. Dorsaal betekent aan de rugzijde van de middellijn.
- de pijn door bewegingen / bewegingsallodynie meer anterieure letsels. Anterieur betekent vóór een ander deel gelegen. Aan de voorzijde liggend.
Andere namen zijn Posterior Thalamic Syndrome, Retrolenticicular Syndrome, Thalamic Hyperesthetic Anesthesia, Thalamic Pain Syndrome, Thalamic Syndrome, Centrale Pijn Syndroom, Central Post Stroke Pain (CPSP) en Central Post-Stroke Syndrome.
-
Centraal pijnsyndroom na een beroerte of letsel in het verlengde merg / lateraal medullair infarct van Wallenberg
Ook na een beroerte (CVA) in het verlengde merg kan het centraal pijnsyndroom optreden. Dit heet in het Engels: 'central post stroke pain/CPSP in Wallenberg syndrome'. Het Wallenberg syndroom wordt ook wel het PICA syndroom of lateraal medullair syndroom genoemd. De laterale medulla is de medische term voor het verlengde merg. PICA verwijst naar de afkorting van de Engelse naam van de slagader: posterior inferior cerebellar artery. Dat is een aftakking van de wervelslagader.
Het centraal pijnsyndroom bij het Wallenberg-syndroom bleek, bij een specifiek onderzoek hiernaar, bij 44% van de patiënten voor te komen. Sommigen kregen deze pijn in de acute fase binnen enkele dagen na het CVA. Andere mensen hadden dit pijnsyndroom in de fase daarna (binnen 10 dagen tot maanden na het CVA). Sommigen hadden felle stekende pijn.
De meeste mensen hadden dit pijnsyndroom aan de aangedane zijde. Dat heet ipsilaterale pijn. Dus in de lichaamshelft waar mensen juist minder gevoel hebben in de arm, het been en de helft van het gezicht.
We hebben een specifieke pagina over het syndroom van Wallenberg geschreven.
Complex regionaal pijnsyndroom (CRPS)
Bij het complex regionaal pijnsyndroom (CRPS) is er een ontregeling van het zenuwstelsel dat gepaard gaat met ontstekingsverschijnselen. Dat veroorzaakt ernstige, constante, brandende pijn in de aangedane arm of het been.
Ga meteen naar:
CRPS is een gevolg van een verscheidenheid aan ziekten waaronder hersenletsel. Vroeger werd CPRS 'posttraumatische of Südeckse dystrofie' genoemd als het optrad na letsel, bijvoorbeeld na een botbreuk of kneuzing in de ledematen.
Oorzaken van het complexe regionale pijnsyndroom
CRPS kan veroorzaakt worden door veranderingen bij het bewegen van de bovenarm in de schouderkom na een beroerte/CVA. De kop van de bovenarm kan daardoor ook snel uit de kom schieten (subluxatie). Hoe minder iemand met de schouders kan bewegen, hoe meer kans op het ontwikkelen van CRPS. Het gewricht tussen het schouderblad en de bovenarm (glenohumerale gewricht) zorgt er normaal gesproken voor dat de bovenarm kan bewegen in de schouderkom.
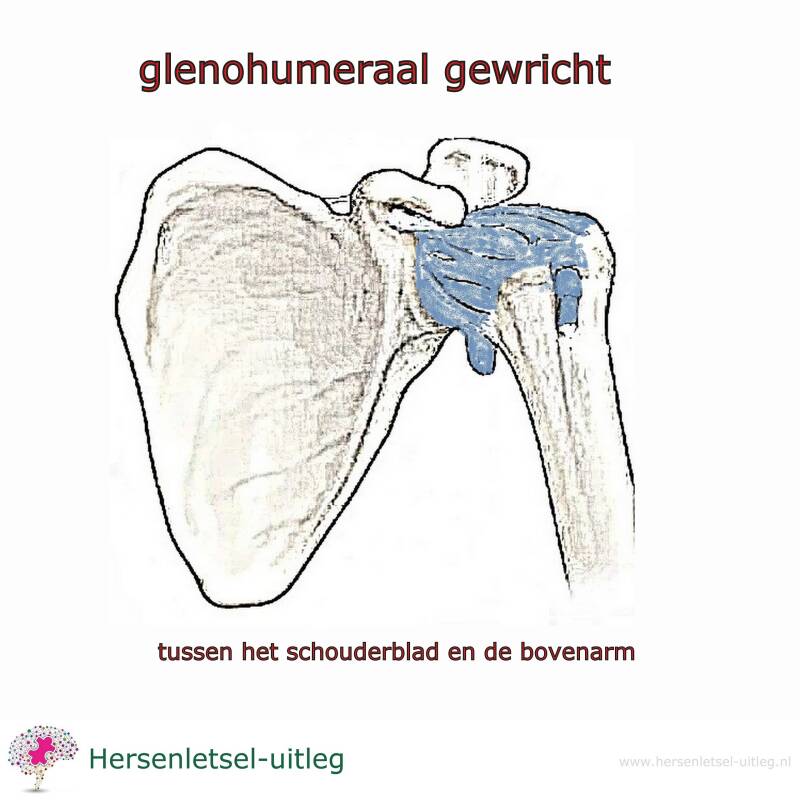
Er is bij CPRS geen beschadiging in pees, zenuw- of spierweefsel die de pijn kan verklaren. Microschade aan zenuwweefsel bij mensen met hersenletsel is echter niet uit te sluiten, maar wel moeilijk te diagnosticeren.
Een verhoogde gevoeligheid van de hersenen voor pijn kan een oorzaak zijn. De pijnbanen in de hersenen die pijnprikkels juist moeten dempen, functioneren bij CRPS-patiënten minder goed. Bij patiënten met het complexe regionale pijnsyndroom (CRPS) speelden ook veranderingen in tast gevoeligheid (tactiele gevoeligheid). Er zijn duidelijke aanwijzingen dat chronische pijn de verwerking van het gevoel en beweging kan veranderen. Een onderzoek toonde aan dat de doorbloeding van de thalamus veranderingen ondergaat in de loop van deze neurologische aandoening.
Er zijn nog meer oorzaken van CRPS waaronder genetische oorzaken, ontstekingen met verhoogde ontstekingswaarden in het bloed en nog onbekende oorzaken.
Twee soorten van het complexe regionale pijnsyndroom
Er zijn twee soorten van het complexe regionale pijnsyndroom:
- zonder zenuwschade (type I)
- met zenuwschade (type II)
Zoals gezegd is microschade aan zenuwweefsel bij mensen met hersenletsel niet uit te sluiten.
Kenmerkende symptomen van het complexe regionale pijnsyndroom
- pijn (sensorische component)
- een veranderd gevoel (sensorische component)
- overgevoeligheid voor aanraking (sensorische component)
- oedeem / zwelling (vasomotorische component)
- verandering in temperatuur (vasomotorische component)
- verandering in huidskleur (vasomotorische component)
- verandering in zweten (sudomotorische component) Het neurologisch systeem dat de zweetsecretie van het menselijk lichaam regelt is veranderd.
- veranderingen in de groei van haar, nagels of huid
- botontkalking in een arm of been
- bewegingsstoornis zoals zwakte, stijfheid of trillen
Het verschilt van mens tot mens of er milde klachten zijn of blijvende ernstige beperkingen.
* De International Association for the Study of Pain (IASP) heeft een reeks klinische diagnostische criteria aangenomen voor CRPS die zowel sensorische als sudomotorische/vasomotorische symptomen bevatten.
In de meeste gevallen zal de meest geschikte behandeling bepaald worden in een multidisciplinair team. Fysiotherapie neemt daarbij de belangrijkste plaats in. Soms kan medicatie toegediend worden, of met een plaatselijke verdoving een zenuwblokkade gezet worden. Soms helpt toediening van elektrische signalen aan zenuwuiteinden via elektroden op de huid. Dat heet transcutaneous electrical nerve stimulation (TENS). Psychologische begeleiding om om te leren gaan met chronische pijn (cognitieve gedragstherapie ) is soms zinvol.
-
Schouder-handsyndroom (shoulder-hand syndrome (SHS))
Een specifieke vorm van het complex regionaal pijnsyndroom (CRPS) komt voor na een halfzijdige verlamming na hersenletsel. Dat wordt ook wel het schouder-handsyndroom genoemd. De slechte houding van de arm, de afhangende arm, overstrekking van de arm of hand tijdens het liggen, ondeskundig trekken aan de arm bij aan-en uitkleden of bij het verplaatsen van de patiënt kunnen een schouder-handsyndroom veroorzaken.
De eerste klachten van een schouder-handsyndroom zijn pijn, roodheid, warmte en zwelling, dat duidt op een ontsteking.
De hand kan opgezet (gezwollen) zijn en dat kan gepaard gaan met verstijving en dus bewegingsbeperking van de schouder en vingers. Daarna wordt de huid van de arm kouder en klammer. De verhoogde gevoeligheid voor pijn begint. Er kan plaatselijke botontkalking (osteoporose) optreden.
- Schouder pijn
- Handpijn
- Doof gevoel
- Elleboogpijn
- Pijn aan de pols
- Tintelingen
- Brandend gevoel
- Stijfheid
- Zwelling, oedeem
- Verkleuring van de hand
Als niet ingegrepen wordt kan het gewricht blijvend verstijven. De pols kan blijvend gebogen staan. De hand kan zeer moeizaam bewogen worden. Er kunnen zelfs misvormingen van het bot optreden.
Voorkomen is beter dan genezen!
Mobilisering (bewegen) en goed positioneren zijn de sleutelwoorden. Goede fysiotherapeutische en ergotherapeutische hulp kan veel pijn voorkomen. Ook voorlichting aan partners en mantelzorgers hoe een verlamde arm goed neergelegd (positionering) kan worden of aan- en uitgekleed kan worden is belangrijk.
Geef wisselligging; verander de positie van de arm elke drie uur. Leg bij een zwelling in de hand, de hand hoger op een kussen zodat het vocht terug kan stromen naar het hart. Leg een kussen onder de arm en onder de schouderkop om iemand goed te ondersteunen. Doe ringen en armbanden af om stuwing te voorkomen (opzwellen van de hand). Om iemand te stimuleren de arm en hand te gebruiken kan het nachtkastje aan een andere kant geplaatst worden, tenzij iemand óók hemispatieel neglect heeft. Dat neemt diegene niet waar aan één lichaamshelft. Zorg dat de (rol)stoel goede arm-ondersteuning biedt met bijvoorbeeld een werkblad.
Oefeningen
Als iemand niet halfzijdig verlamd is maar een gedeeltelijke onvolledige verlamming (hemiparese) met krachtsverlies heeft, kan die persoon gestimuleerd worden tot oefeningen. Anders zal een therapeut of mantelzorger passief de arm kunnen oefenen:
- Knijp met de aangedane hand
- Beweeg zoveel mogelijk de vingers in en uit handpalm
- Probeer de arm en schouder op te trekken en weer te laten zakken
- Probeer met de ene hand de andere schouder aan te raken
- Probeer de arm en schouder op en neer te bewegen met de elleboog naar voren. Niet verder dan een hoek van 90°
- Breng de aangedane hand naar de mond
- Maak fietsende bewegingen met de handen.
Pijn door spasticiteit
Spasticiteit is een verhoogde spanning in de verlamde of verzwakte spieren van de armen of benen. De spieren in armen of benen kunnen wisselend of permanent samentrekken door de hoge spierspanning. Er kunnen onwillekeurige samentrekkingen (spasmen) zijn. De spieren kunnen niet langer soepel bewegen, maar worden stijf en strak.
De oorzaak van spasticiteit is een beschadiging van het zenuwweefsel in het centraal zenuwstelsel (hersenen, hersenstam en ruggenmerg). Na een beroerte kan de spierspanning (spiertonus) snel toenemen. Vaak gebeurt dit al binnen een week!
In welke spiergroepen?
Spasticiteit kan optreden in de spieren of spiergroepen van armen, ellebogen, pols, schouders, handen, duimen, benen, heup, knie, voet en tenen. Spasticiteit in de arm en hand komt het vaakst voor en geeft een onvermogen om de hand te openen, de pols te bewegen of om de arm te strekken.
Risicofactoren
Risicofactoren voor het ontwikkelen van spasticiteit blijken samen te hangen met: roken in de voorgeschiedenis, linkszijdige zwakte, halfzijdige verlamming /uitval (hemiplegie) en een lage score op een specifieke schaal: Barthel Index. Met de Barthel Index kan de mate van (lichamelijke of verbale) hulp die een persoon nodig heeft om algemene dagelijkse (ADL) handelingen uit te voeren worden vastgesteld.
Pijn
72% van de mensen met spasticiteit krijgen pijn. Patiënten met een hogere mate van spasticiteit en een lage Barthel Index score blijken een lagere kwaliteit van leven en meer pijn te hebben. Een voortdurend samengetrokken spier geeft pijn, vergelijkbaar met kramp.
Spasticiteit kan veranderingen in spiereigenschappen veroorzaken, wat leidt tot fibrose en atrofie. Fibrose is bindweefselvorming; kleine littekentjes waar normaal spierweefsel zou zitten. De spieren worden dan hard en stijf. Atrofie in de spieren is afname van spiermassa. De spieren worden daardoor minder sterk.
De abnormale belasting van spieren en pezen door spasticiteit kunnen de pijnzenuwcellen activeren.
Daarnaast kan door de spasticiteit een gewricht onbeweeglijk in een dwangstand komen te staan. Pijn kan ook een gevolg zijn doordat de arm of voet anders gebruikt wordt of in een andere houding ligt (functionele pijn).
Pijnbehandeling
Er is weinig bekend over pijnbehandeling van spasticiteit na een beroerte. Bekende pijnbehandelingen van spasticiteit gaan over andere neurologische aandoeningen, zoals multiple sclerose en hersenverlamming (cerebrale parese).
De behandelaar kan eventueel kiezen voor een plaatselijke neuromusculaire blokkade of behandeling met medicijnen (bijvoorbeeld Lioresal, Diazepam) waardoor de spierspanning af kan nemen. Er kleven nadelen aan van verminderde functie die de arts moet afwegen tegen voordelen. Milde spasticiteit kan met fysiotherapie behandeld worden.
Soms is een behandeling mogelijk met neuromodulatie. Daarbij wordt het medicijn Baclofen via een via een dun slangetje in de vloeistof rondom het ruggenmerg (intrathecaal) ingebracht. Deze therapie heet intrathecale toediening baclofen, afgekort tot ITB-therapie. Baclofen verslapt spieren. Het vermindert spierkrampen. Het werkt ook tegen zenuwpijn en spastische spierkrampen.
We hebben een pagina over spasticiteit geschreven.
Hersengebieden en pijn
Op onze speciale pagina leggen we de hersengebieden uit die betrokken zijn bij pijn. Volg deze link.
of klik op de linker afbeelding. De rechter afbeelding linkt naar de pariëtale kwab en de somatosensorische cortex. De somatosensorische schors is onderdeel van de Sensorische schors /cortex. De somatosensorische schors is verantwoordelijk voor het verwerken van informatie van de huid, spieren en gewrichten. Deze regio speelt een cruciale rol in onze tastzin, temperatuurdetectie en pijnperceptie.
Lees meer over de sensorische schors /cortex
bronnen:
Arboix A, Massons J, Oliveres M, Arribas MP, Titus F: Headache in acute cerebrovascular disease: a prospective clinical study in 240 patients. Cephalalgia 1994;14:37-40.
https://pubmed.ncbi.nlm.nih.gov/8200024/ Pubmed/Medline (NLM)
Bowsher D., Allodynia in Relation to Lesion Site in Central Post-Stroke Pain (2005) https://www.jpain.org/article/S1526-5900(05)00745-5/fulltext
Braus DF, Krauss JK, Strobel J: The shoulder-hand syndrome after stroke: a prospective clinical trial. Ann Neurol 1994;36:728-733. Pubmed/Medline (NLM)
Chae J: Poststroke complex regional pain syndrome. Top Stroke Rehabil 2010;17:151-162. Pubmed/Medline (NLM)
Dietz V, Sinkjaer T: Spastic movement disorder: impaired reflex function and altered muscle mechanics. Lancet Neurol 2007;6:725-733. https://pubmed.ncbi.nlm.nih.gov/17638613/
Fukumoto M, Ushida T, Zinchuk VS, Yamamoto H, Yoshida S: Contralateral thalamic perfusion in patients with reflex sympathetic dystrophy syndrome. Lancet 1999;354:1790-1791. https://pubmed.ncbi.nlm.nih.gov/10577646/
Guedj, E. Journal of Nuclear Medicine, 2008; vol 49: pp 1798-1803. News release, Society of Nuclear Medicine. American College of Rheumatology web site.
Harden RN, Bruehl S, Galer BS, Saltz S, Bertram M, Backonja M, et al: Complex regional pain syndrome: are the IASP diagnostic criteria valid and sufficiently comprehensive? Pain 1999;83:211-219. Pubmed/Medline (NLM)
Harden RN, Bruehl SP: Complex Regional Pain Syndrome: Treatment Guidelines. Milford, CT, RSDSA Press, 2006.
Hersenletsel-uitleg, team neurologie
Karen-Amanda Irvine, J David Clark, Chronic Pain After Traumatic Brain Injury: Pathophysiology and Pain Mechanisms, Pain Medicine, Volume 19, Issue 7, July 2018, Pages 1315–1333, https://doi.org/10.1093/pm/pnx153
Jensen, M. P. (2010). A Neuropsychological Model of Pain: Research and Clinical Implications. The Journal of Pain, 11(1), 2-12.
Juottonen K, Gockel M, Silén T, Hurri H, Hari R, Forss N. Altered central sensorimotor processing in patients with complex regional pain syndrome. Pain. 2002 Aug;98(3):315-323. doi: 10.1016/S0304-3959(02)00119-7. PMID: 12127033. https://pubmed.ncbi.nlm.nih.gov/12127033/
Kim JS. Medial medullary infarct aggravates central poststroke pain caused by previous lateral medullary infarct. Eur Neurol. 2007;58(1):41-3. doi: 10.1159/000102165. Epub 2007 May 4. PMID: 17483584.
Klit H, Finnerup NB, Andersen G, Jensen TS: Central poststroke pain: a population-based study. Pain 2011;152:818-824.Pubmed/Medline (NLM) Crossref (DOI)= https://journals.lww.com/pain/abstract/2011/04000/central_poststroke_pain__a_population_based_study.19.aspx
Kocabas H, Levendoglu F, Ozerbil OM, Yuruten B: Complex regional pain syndrome in stroke patients. Int J Rehabil Res 2007;30:33-38. Pubmed/Medline (NLM)
Kondo I, Hosokawa K, Soma M, Iwata M, Maltais D: Protocol to prevent shoulder-hand syndrome after stroke. Arch Phys Med Rehabil 2001;82:1619-1623. Pubmed/Medline (NLM) https://pubmed.ncbi.nlm.nih.gov/11689984/
Lahz S, Bryant RA. Incidence of chronic pain following traumatic brain injury. Arch Phys Med Rehabil 1996;77:889-91
MacGowan DJ, Janal MN, Clark WC, Wharton RN, Lazar RM, Sacco RL, Mohr JP. Central poststroke pain and Wallenberg's lateral medullary infarction: frequency, character, and determinants in 63 patients. Neurology. 1997 Jul;49(1):120-5. doi: 10.1212/wnl.49.1.120. PMID: 9222179.
Meyer H.P. Myofascial pain syndrome and its suggested role in the pathogenesis and treatment of fibromyalgia syndrome. Curr. Pain Headache Rep. 2002;6:274–283. doi: 10.1007/s11916-002-0048-z.
Naess H, Lunde L, Brogger J: The effects of fatigue, pain, and depression on quality of life in ischemic stroke patients: the bergen stroke study. Vasc Health Risk Manag 2012;8:407-413. Pubmed/Medline (NLM) https://pubmed.ncbi.nlm.nih.gov/22910531/
Nakazato Y, Yoshimaru K, Ohkuma A, Araki N, Tamura N, Shimazu K. [Central post-stroke pain in Wallenberg syndrome]. No To Shinkei. 2004 May;56(5):385-8. Japanese. PMID: 15279195.
Nampiaparampil DE. Prevalence of chronic pain after traumatic brain injury: a systematic review. JAMA. 2008 Aug 13;300(6):711-9. doi: 10.1001/jama.300.6.711. PMID: 18698069. https://pubmed.ncbi.nlm.nih.gov/18698069/
Pertoldi S, Di Benedetto P: Shoulder-hand syndrome after stroke. A complex regional pain syndrome. Eura Medicophys 2005;41:283-292. Pubmed/Medline (NLM) https://pubmed.ncbi.nlm.nih.gov/16474282/
Sheean DG. Is spasticity painful? Eur J Neurol. 2009 Feb;16(2):157-8. doi: 10.1111/j.1468-1331.2008.02371.x. PMID: 19146635. Pubmed/Medline (NLM)
https://onlinelibrary.wiley.com/doi/full/10.1111/j.1468-1331.2008.02371.x
Wager, T. D. et al. An fMRI-based neurologic signature of physical pain. N. Engl. J. Med. 368, 1388–1397. https://doi.org/10.1056/NEJMoa1204471 (2013).
Widar M, Ahlström G, Ek AC: Health-related quality of life in persons with long-term pain after a stroke. J Clin Nurs 2004;13:497-505. Pubmed/Medline (NLM) https://pubmed.ncbi.nlm.nih.gov/15086636/
Yu DT: Shoulder pain and other musculoskeletal complications; in Stein J, Harvey RL, Macko RF, Winstein CJ, Zorowitz RD (eds): Stroke Recovery and Rehabilitation. New York, DemosMedical, 2009, pp 437-451.
Common Post-Stroke Pain Subtypes
https://www.ninds.nih.gov/complex-regional-pain-syndrome-fact-sheet
https://link.springer.com/chapter/10.1007/978-981-19-2677-8_9
Schouder-hand syndroom: https://www.ntvg.nl/system/files/publications/1967107230001a.pdf
https://www.dehoogstraat.nl/wp-content/uploads/2018/11/flyer-handengroep-cva.pdf
https://www.youtube.com/watch?v=1b9wEAlE3Q0


